IA conversacional en salud: cómo cambia el seguimiento de los pacientes cuando el agente tiene datos reales
Hay dos tipos de IA conversacional en salud. La que pregunta»¿cómo se encuentra hoy?» y la que sabe que su tensión subió a 18 esta semana y pregunta en consecuencia. En esta guía nuestros expertos, explican la diferencia, por qué importa al gestor hospitalario, y cómo la integración con el HIS determina cuál de las dos puededesplegar realmente.
1. ¿Qué es la IA conversacional en salud?
(y por qué importa la definición)
La inteligencia artificial conversacional en salud, no es una palabra vacía, a pesar de que a veces se utilice en exceso, es la capacidad de un sistema de mantener diálogos clínicamente relevantes con pacientes, de forma autónoma, siguiendo protocolos asistenciales validados y generando documentación estructurada que el equipo de salud puede revisar y actuar.
En los últimos tres años, la adopción de este tipo de tecnología en hospitales españoles y europeos ha pasado de proyecto piloto a decisión estratégica. Los motivos son evidentes: escasez de profesionales, presión asistencial creciente y una cartera de pacientes crónicos que requieren contacto regular pero no siempre urgente.
Sin embargo, no toda la IA conversacional en salud es igual. Y la diferencia que más importa al gestor hospitalario no es la calidad de la voz ni la naturalidad del diálogo — es qué hay detrás de la conversación.

La pregunta que define el valor clínico real:
Un agente conversacional que pregunta «¿cómo se encuentra hoy?» and registra la respuesta del paciente tiene un valor asistencial limitado.
El paciente no puede percibir síntomas aunque sus parámetros estén descompensándose. Un agente que sabe que el peso del paciente ha aumentado 2 kg en 48 horas, que su saturación ha bajado 3 puntos y que su frecuencia cardíaca en reposo llevacuatro días elevada — y que pregunta en consecuencia — es una herramienta clínica de alto impacto.
Esa diferencia no depende del modelo de lenguaje que use el agente. Depende de si tiene acceso a los datos fisiológicos reales de los dispositivos médicos certificados, y de si esos datos están integrados con el sistema de información hospitalaria del centro.
2. Cómo funciona la IA conversacional con monitorización integrada
Un sistema de IA conversacional clinica with integrated monitorización opera en tres capas simultáneas:
- Capa 1 — Recogida continua de datos fisiológicos: El paciente usa en domicilio dispositivos médicos certificados (tensiómetro conectado, pulsioxímetro, báscula inteligente, glucómetro, espirómetro portátil...) que transmiten automáticamente sus lecturas a la plataforma clínica. No hay acción requerida por parte del paciente más allá de usar el dispositivo. Los datos viajan cifrados, estructurados en formato FHIR, y se almacenan en el historial clínico en tiempo real.
- Capa 2 — Clinical alerts and contextualization engine: La plataforma de vitalera analiza cada nueva lectura frente al historial individual del paciente y los umbrales definidos en su protocolo clínico. Cuando detecta una desviación —no respecto a los valores poblacionales, sino respecto al patrón propio del paciente— genera un contexto clínico que alimenta al agente conversacional: qué parámetros están alterados, desde cuándo, con qué tendencia y qué protocolo de seguimiento corresponde activar.
- Capa 3 — Conversación clínica contextualizada: El agente inicia el contacto con el paciente — por voz o texto, según configuración — con un guión adaptado al contexto clínico real de ese momento. No es un cuestionario genérico. Es una conversación informada por datos objetivos, que explora los síntomas relacionados con la desviación detectada, recoge información complementaria y escala al equipo asistencial si los criterios de alerta lo requieren. Todo queda documentado y sincronizado con el historial del hospital.
3. La diferencia que importa: IA conversacional con y sin datos fisiológicos
Esta tabla resume las diferenciasprácticas para un equipo clínico y para un gestor que tiene que justificar el ROI del programa:
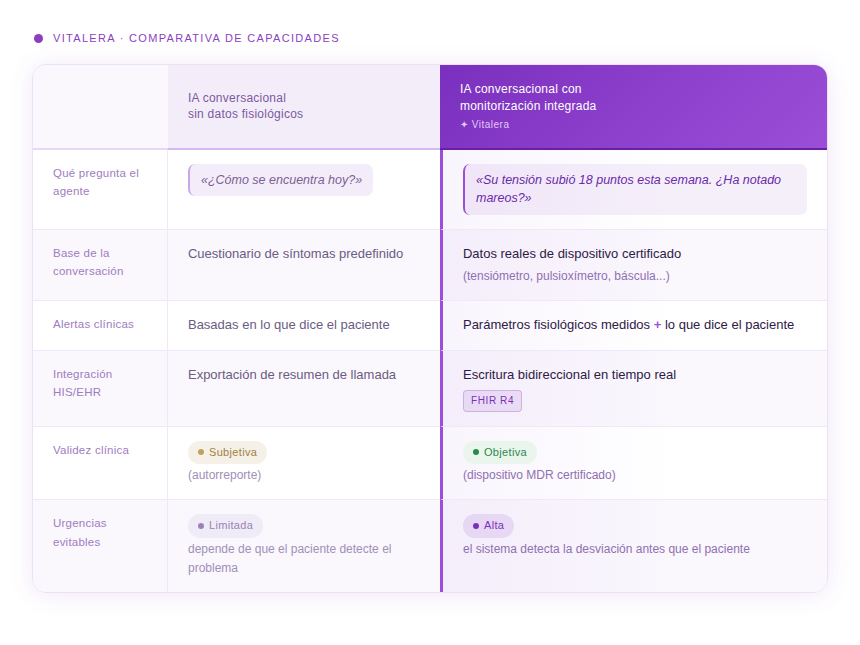
La IA conversacional sin datos fisiológicos es una herramienta de comunicación. La IA conversacional con monitorización integrada es una herramienta clínica. Para un hospital, la diferencia entre las dos no es de matiz — es de qué tipo de impacto asistencial y económico puede medir y defender ante su dirección.
4. Por qué la integración con el HIS es el factor crítico — no latecnología de voz
La pregunta que más nos hace un director médico o un gerente hospitalario cuando evalúa la tecnología de IA conversacional no es «¿qué tan natural suena el agente?». Es: «¿cómo entra esto en el flujo de trabajo real de mi hospital?»
Y la respuesta a esa pregunta depende casi exclusivamente de la integración con el sistema de información hospitalaria.
¿Qué significa integración real con el HIS?
• Los datos recopilados por el agente conversacional aparecen automáticamente en la historia clínica del paciente, no en un tablero paralelo al que el clínico tiene que consultar aparte.
• Las alertas generadas por el sistema se notifican dentro del flujo de trabajo habitual del equipo de enfermería y medicina — no en una aplicación separada.
• El clínico puede configurarlos protocolos de seguimiento desde el HIS y esos cambios se reflejarán inmediatamente en el comportamiento del agente.
• La documentación de cada interacción con el paciente queda trazada en el expediente clínico con todos los requisitos de auditoría que exige la normativa sanitaria española (RGPD, ENS, MDR).
El coste real de la integración superficial
Un agente conversacional que genera resúmenes en PDF para que la enfermera los copie manualmente al HIS no es integración — es trabajo adicional disfrazado de tecnología. En la práctica, estos sistemas tienen tasas de adopción clínica que colapsan entre el tercer y el sexto mes, porque el equipo los abandona al no encajar en su flujo real.
La integración bidireccional FHIR — que lee del HIS el contexto del paciente y escribe de vuelta los resultados de cada interacción —es el estándar que diferencia un piloto de un programa escalable. Es también el componente técnico que más tiempo tarda en implementarse y el que más frecuentemente subestima en los procesos de compra.
5. Qué muestran los datos de un programa en operación
El debate sobre IA conversacionalen salud suele quedarse en el terreno de la promesa. Para un gestorhospitalario, lo que tiene valor son los datos de un programa real, en producción, con pacientes reales.
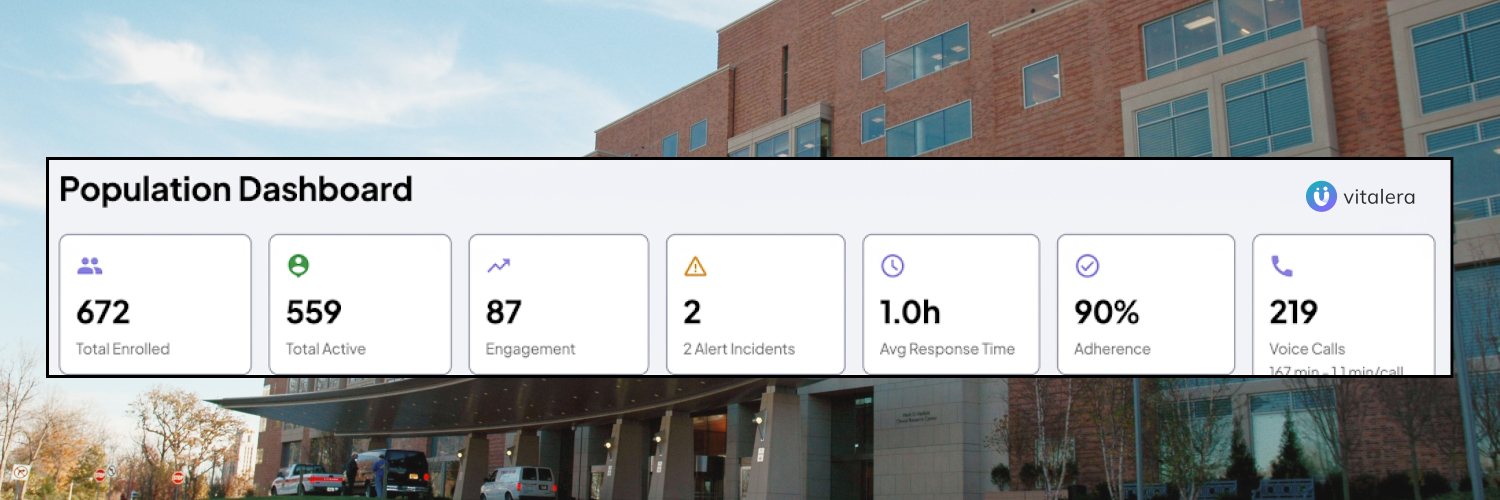
Esto es lo que muestra el Tablero de población de un programa de seguimiento activo gestionado con la plataforma vitalera:

Qué significan estos números en la práctica:
672 patients in the programme, 559 active monitoring — a 83% rate of retention. Adherencia del 90% al protocolo de toma de datos.
Solo 2 alertas clínicas activas en el momento de la captura — lo que indica que el sistema está funcionando como herramienta de gestión proactiva, no como generador de ruido clínico. 219 llamadas de voz con un promedio de 11 minutos por llamada, totalizando 167 minutos de interacción conversacional gestionada automáticamente.
El dato más relevante para un gestor no es el número de llamadas realizadas. Es el ratio entre alertas generadas y alertas que requirieron una intervención clínica real. Un sistema bien calibrado genera pocas alertas — y casi todas accionables. Eso es lo que elimina la fatiga de alerta que destruye la adopción clínica.
6. Casos de uso clínicos con mayor impacto para IA conversacional conmonitorización
Cardiac Infalence — the reference case
El seguimiento domiciliario de pacientes con insuficiencia cardíaca es el caso de uso con mayor evidencia clínica y mayor ROI documentado. La combinación de báscula conectada (detección de retención hídrica), pulsioxímetro y agente conversacional que interpreta las tendencias reduce los reingresos evitables entre un 25% y un 40% en programas bien ejecutados. El agente no reemplaza la visita clínica — la hace innecesaria cuando no es necesaria, y la adelanta sí cuando lo es.
EPOC — detección temprana de exacerbaciones
En pacientes con EPOC severo, la combinación de espirómetro portátil, pulsioxímetro y agente conversacional que monitoriza las tendencias de la función respiratoria permite detectar exacerbaciones de 48 a 72 horas antes de que el paciente requiera urgencias. El agente actúa como el primer punto de contacto, recoge los síntomas subjetivos y los coteja con los datos objetivos del dispositivo. Si la combinación supera los umbrales del protocolo, escala directamente al equipo de neumología.
Hipertensión y riesgo cardiovascular
El seguimiento conversacional con datos reales de tensión arterial permite al clínico ajustar la medicación entrevisitas con evidencia objetiva, no con el autorreporte subjetivo del paciente. La IA conversacional actúa como enfermera virtual que completa el cuadro clínico entre consultas, filtra los casos que no requieren intervención y escala los que sí.
Post-high and domicilization
El período de mayor riesgo de reingreso es las primeras 72 horas tras el alto. Un programa de seguimiento conversacional con monitorización activa en ese período —accesible sin que el paciente descargue ninguna aplicación, operando por llamada de voz— puede reducir el reingreso a 30 días de forma significativa y demostrable.
7. Qué debe exigir un gestor hospitalario al evaluar la IA conversacional en salud
El mercado de IA conversacional en salud está creciendo rápidamente y la brecha entre lo que se promete en una demo y lo que funciona en producción es considerable, pero los productos deben ser seguros y certificados. Estos son los criterios que diferencian una plataforma de impacto clínico real de una solución de comunicación sofisticada:
Criterios clínicos:
• ¿El agente conversa sobre datos fisiológicos objetivos o solo sobre síntomas autorreportados? Si no hay dispositivos médicos certificados (MDR) detrás, los datos no tienen validez clínica.
• ¿Los umbrales de alerta son configurables por paciente, no solo por protocolo? Los pacientes crónicos tienen patrones individuales que difieren de los valores de referencia poblacionales.
• ¿El sistema tiene la capacidad de escalar a un profesional humano con un contexto completo? El agente debe poder transferir la conversación a un clínico con todo el historial de la interacción y los datos del dispositivo disponibles.
Criterios de integración:
• ¿La integración del HIS con el HIS es bidireccional y en tiempo real (FHIR R4)? Si la respuesta no es afirmativa y verificable con referencias, la integración es superficial.
• ¿Cuánto tiempo ha tardado en integrarse con su HIS específico en centros comparables al suyo? Exija referencias directas con los responsables de TI de esos centros.
• ¿La documentación de las interacciones cumple los requisitos del Esquema Nacional de Seguridad (ENS) y el RGPD para datos de salud? En centros públicos, esto es obligatorio, no opcional.
Criterios operativos:
• ¿Qué tasa de adopción clínica tiene el sistema a los 6 meses en los centros donde está implantado? Por debajo del 70% es señal de que no encaja en el flujo real de trabajo.
• ¿Quién gestiona el protocolo clínico del agente cuando cambia una guía asistencial? Si la respuesta es «el proveedor tarda 4 semanas», no es un sistema configurable, es dependencia.
• ¿Cuál es la tasa de falsos positivos del sistema de alertas? La alta tasa de falsos positivos destruye la confianza clínica en pocas semanas.
8. ¿Cómo resuelve vitalera este reto?
En Vitalera llevamos desde 2018 construyendo la infraestructura sólida que hace posible que la IA conversacional en salud funcione en entornos hospitalarios reales. Nuestra aproximación parte de un principio: la conversación clínica tiene valor cuando está informada pordatos objetivos y cuando esos datos y esas conversaciones viven en el HIS del hospital, no en una plataforma paralela.
¿Qué aportamos?
• API única que conecta más de 500 dispositivos médicos certificados (MDR/CE) con el sistema conversacionaly the Clinical History del hospital, sin desarrollos a medida por cada dispositivo.
• Integración con FHIR/HL7 bidireccional nativa con los principales sistemas hospitalarios del mercado español y europeo, con tiempos de implantación verificables en más de 60 centros activos.
• Agente conversacional que opera sobre datos fisiológicos reales — no sobre cuestionarios estáticos — concapacidad de voz y texto, sin requerir app en el dispositivo del paciente.
• Certificaciones: CE (clase médica) MDR, ISO 27001, ENS Alto, HIPAA, RGPD. Documentación disponible para procesos de delicitación pública y auditoría de cumplimiento.
Acerca de Vitalera
Vitalera es infraestructura clínica paramonitorización remota e IA conversacional en salud. Nuestra API conecta más de 500 dispositivos médicos certificados con los sistemas hospitalarios en tiempo real, con integración nativa FHIR. Presentes en más de 68 hospitales en 6 países. Más de 150 millones de eventos de salud procesados. Certificaciones: CE MDR, ISO 27001, ENS Alto, HIPAA, RGPD. Respaldados por el EIC Accelerator de la Comisión Europea.
Contenidos relacionados
5 beneficios de usar la IA con una API para la monitorización remota de pacientes.
La telemonitorización continua de la salud es crucial en el mundo actual, especialmente para las enfermedades crónicas como la diabetes, las enfermedades cardíacas, las enfermedades respiratorias y la hipertensión, que son las principales causas de discapacidad y muerte en todo el mundo. La detección temprana y el monitoreo continuo de estas afecciones son esenciales para prevenir complicaciones de salud graves. Esto es particularmente importante para los tratamientos oncológicos y para el manejo eficaz de las enfermedades crónicas.

Telemonitorización remota de pacientes con oncología: colaboración entre Clinics Mi y Vitalera
Clinics Mi y Vitalera se han asociado para brindar apoyo continuo a los pacientes de oncología a través de tecnología avanzada de telemedicina y telemonitorización de pacientes. Esta colaboración permite la monitorización personalizada de los signos vitales, el estado emocional y la medicación de los pacientes, lo que facilita una atención integral. La solución basada en la inteligencia artificial de Vitalera permite a los médicos del UoMi Cancer Center, que opera en las clínicas Mi Tres Torres (Barcelona) y Mi NoValiança (Lleida), acceder a datos vitales en cualquier momento, lo que garantiza intervenciones oportunas. El Dr. Santiago Viteri destaca que este enfoque permite a los médicos tomar decisiones mejor informadas, controlar la medicación y abordar el bienestar emocional de los pacientes. En la clínica Mi Tres Torres, los pacientes han informado de una mejor calidad de vida gracias al monitoreo constante y al acceso inmediato a las consultas médicas a través del chat o las videollamadas. Alentados por los resultados positivos, el servicio se ampliará a Mi NoValiança. La telemedicina, una parte crucial de esta iniciativa, ofrece beneficios importantes, como la eliminación de las barreras geográficas, la comodidad de las consultas domiciliarias y la posibilidad de responder rápidamente a las inquietudes de los pacientes. Núria Pastor, directora ejecutiva de Vitalera, expresa su satisfacción con la alianza, cuyo objetivo es seguir añadiendo valor a la atención médica. Este acuerdo exclusivo de tres años en la región catalana garantiza que Clinics Mi se mantenga a la vanguardia de la atención oncológica innovadora y promete un futuro mejor para los pacientes al aprovechar la tecnología para brindar un apoyo personalizado y continuo.

Vitalera’s Remote Patient Monitoring Application
Remote Patient Monitoring (RPM) revolutionizes healthcare by enabling continuous, real-time patient health data monitoring outside clinical settings. Vitalera, a leading RPM provider, offers innovative solutions for oncology, mental health, cardiology, diabetes, and COPD. Their tailored tools integrate wearable devices for real-time data, enhancing patient care and reducing healthcare costs.










